Naloxona
Estimated reading time: 10 minutos
La naloxona es un antagonista de opioides: un medicamento utilizado para revertir o reducir los efectos de los opioides. Por ejemplo, se usa para restaurar la respiración tras una sobredosis de opioides.
Sus efectos comienzan dentro de los dos minutos cuando se administra por vía intravenosa, en cinco minutos cuando se inyecta en un músculo y en diez minutos cuando se administra como aerosol nasal. La naloxona bloquea los efectos de los opioides durante 30 a 90 minutos.
La administración a individuos dependientes de opioides puede causar síntomas de abstinencia, como inquietud, agitación, náuseas, vómitos, taquicardia y sudoración. Para prevenir estos efectos, se pueden administrar pequeñas dosis cada pocos minutos hasta lograr el efecto deseado.
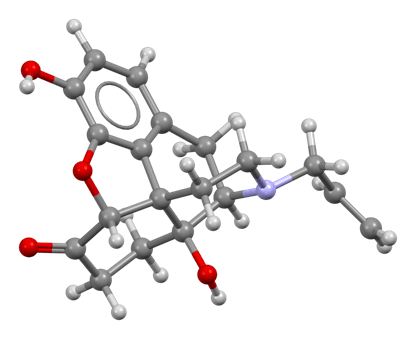
En personas con antecedentes de enfermedades cardíacas o que toman medicamentos que afectan negativamente al corazón, se han presentado complicaciones cardíacas adicionales. Parece ser segura durante el embarazo, habiendo sido administrada a un número limitado de mujeres. La naloxona es un antagonista de los receptores opioides no selectivo y competitivo. Revierten la depresión del sistema nervioso central y el sistema respiratorio causada por opioides.
El milagro de la naloxona
Imaginemos una situación común para muchos paramédicos, retratada en numerosos programas de televisión policiales: una ambulancia es llamada para atender una sobredosis de drogas, y al llegar encuentran a la víctima inconsciente tras haber ingerido un opioide. La droga podría ser ilegal, como la heroína, un analgésico opioide legal recetado, como oxicodona o codeína. La sobredosis podría ser deliberada, o más comúnmente, accidental, cuando la víctima subestima la potencia del fármaco y toma una dosis excesiva.
Hasta hace aproximadamente una década, los paramédicos podían hacer poco al respecto. Solían trasladar al paciente al hospital y administrarle una solución salina para mantenerlo hidratado, pero no había forma de eliminar el fármaco del sistema del paciente o prevenir más daños. Como resultado, el paciente a menudo seguía deteriorándose, y finalmente fallecía, generalmente por insuficiencia respiratoria o paro cardíaco.
Actualmente, con una simple inyección de este fármaco, los efectos del opioide se neutralizan casi instantáneamente, y muchas veces el paciente recupera la consciencia en cuestión de minutos. Existen numerosos videos en la web que muestran esta recuperación «milagrosa» en víctimas de sobredosis, tanto en humanos como en animales.
Endorfinas y opiáceos
El cuerpo tiene sitios receptores diseñados para unirse a moléculas naturales analgésicas llamadas endorfinas. Las endorfinas son moléculas similares a los opiáceos que actúan como analgésicos naturales del cuerpo, liberadas inmediatamente después de una lesión.
Al unirse a los receptores, los activan, enviando señales al cerebro que bloquean la percepción del dolor. Esto proporciona alivio suficiente para que una persona pueda escapar de una situación dañina. Por ejemplo, un antílope puede seguir corriendo para escapar de un león a pesar de tener una pierna rota, gracias a la liberación de endorfinas que impiden que sienta dolor.
Sin embargo, cuando el peligro inmediato pasa, los niveles de endorfinas disminuyen y el dolor regresa. Si los niveles de endorfinas permanecieran elevados, una persona podría ignorar una lesión y no buscar ayuda, lo que podría agravar el daño.
Las endorfinas también tienen efectos secundarios no deseados: proporcionan sensaciones placenteras y son levemente adictivas. Se cree que una de las razones por las cuales algunas personas se vuelven adictas a correr o al ejercicio es que la actividad física estresante libera endorfinas, lo que hace que la persona se sienta bien y se vuelva adicta a esa sensación.
Comer chocolate o alimentos azucarados tiene un efecto similar; desencadenan la liberación de otra molécula similar a los opiáceos en el cerebro, la dopamina, que genera sensaciones de placer. Esto lleva a un ciclo de consumo repetido.
Causantes de adicción
La respuesta de placer opioide es la razón por la que muchas personas eligen consumir drogas opioides, como la heroína, de manera recreativa. Además de actuar como analgésicos, inducen sensaciones de placer o euforia, el «subidón» que los usuarios buscan. Sin embargo, su naturaleza adictiva y el hecho de que los receptores se desensibilizan con el tiempo, requieren dosis cada vez mayores para alcanzar el mismo nivel de euforia, lo que aumenta el riesgo de sobredosis.
En los Estados Unidos, en la última década, se han recetado analgésicos opioides extremadamente potentes, como la oxicodona, a cientos de miles de pacientes para tratar síntomas de dolor relativamente menores, lo que ha desencadenado una epidemia masiva de adicción a analgésicos.
Muchos de estos pacientes recurren a la heroína de la calle, ya que en algunas ciudades es más fácil obtener heroína que oxicodona. Como era de esperar, el número de sobredosis ha aumentado drásticamente en los últimos años.
Forma de acción de la naloxona
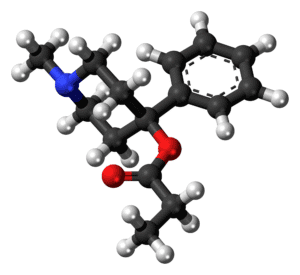
La estructura de la naloxona es muy similar a la de las drogas opioides; tiene un esqueleto casi idéntico al de la heroína, con solo algunos grupos laterales diferentes. Esto significa que encaja en los receptores opioides del cuerpo como una llave en una cerradura. De hecho, se ajusta tan bien y se une tan fuertemente que desplaza a cualquier otra molécula que ya esté presente, como la heroína, y luego bloquea el acceso a cualquier molécula posterior, desactivando efectivamente los receptores.
En 2017 se informó que la naloxona puede incluso ser utilizada para tratar sobredosis de cannabinoides, como aquellos presentes en pacientes que usan algunas formas más concentradas de resina de cannabis que están en el mercado hoy en día.
¿hay peligro de dependencia de la naloxona?
No, no es adictiva y tampoco tiene efectos eufóricos, lo que la convierte en el antídoto casi perfecto para una sobredosis. Además, tiene muy pocos efectos secundarios y actúa casi instantáneamente.
En aproximadamente un minuto después de administrar naloxona, el paciente puede despertarse y volverse coherente. Con todos los receptores opioides bloqueados por la naloxona, cualquier exceso de drogas opioides en el cuerpo ya no puede unirse a nada, volviéndose inofensivo.
Estas sustancias se metabolizan o excretan eventualmente. Hoy en día, casi todos los paramédicos y el personal de ambulancias llevan kits de naloxona, y muchos policías y bomberos están capacitados para usarlos. En algunos estados de los EE. UU., la naloxona está disponible sin receta en tiendas, aunque esto ha generado controversia.
Algunos políticos creen que hacer el antídoto tan accesible simplemente alentará a las personas a arriesgarse con dosis más altas de drogas o incluso a empezar a consumirlas. No obstante, la disponibilidad de naloxona ha tenido un impacto significativo, con una disminución rápida en las muertes por sobredosis en aquellas ciudades donde se utiliza.
Historia de la naloxona
El inventor de la naloxona fue un químico polaco-estadounidense llamado Jack Fishman, aunque su historia es bastante trágica. En 1961, Fishman trabajaba en un laboratorio privado de narcóticos en Nueva York. Su jefe propuso un pequeño cambio estructural en la oxymorfona, un analgésico derivado de la morfina, con la esperanza de tratar el estreñimiento.
Fishman logró sintetizar el fármaco, pero en lugar de crear un laxante, descubrieron que la nueva molécula actuaba como un antagonista opioide, un compuesto que podía competir agresivamente con otros opioides por los receptores cerebrales. Llamaron a este compuesto naloxona, que más tarde sería renombrado y comercializado bajo el mismo nombre.
Permiso para su uso
Para la década de 1970, la Administración de Alimentos y Medicamentos de los Estados Unidos (FDA) aprobó la naloxona para su uso en clínicas, con el fin de revertir los efectos de los narcóticos médicos. La morfina y la diamorfina (heroína) se utilizan con frecuencia en hospitales como analgésicos, pero en ocasiones los médicos administraban dosis incorrectas, dejando al paciente demasiado sedado.
La naloxona permitía devolver al paciente rápidamente y sin complicaciones. La naloxona intravenosa se convirtió en el antídoto para las sobredosis de heroína, y pronto se convirtió en un tratamiento estándar en las salas de emergencias. En 1983, la Organización Mundial de la Salud incluyó la naloxona en su lista de medicamentos esenciales, reconociendo que era segura y efectiva.
Sin embargo, fuera de los hospitales o clínicas, la situación era distinta. Durante décadas, la naloxona no estuvo disponible para los usuarios de drogas que sufrían sobredosis en sus hogares o en la calle, y muchos morían antes de que los paramédicos llegaran o antes de llegar al hospital. Uno de los principales obstáculos era que la ley federal de EE. UU. requería una receta médica para obtener naloxona, lo que significaba que solo podía ser dispensada por un médico, algo que no ayudaba a los adictos en las calles.
Las cosas comenzaron a cambiar en 2001, cuando el estado de Nuevo México lanzó un programa que permitía a personas sin formación médica administrar naloxona sin temor a ser procesadas. En 2003, Chicago y San Francisco también comenzaron a distribuir naloxona para llevar a casa, aunque seguía siendo inaccesible en gran parte de EE.UU., incluyendo Florida.
Fishman y la naloxona
En 2004, Fishman vivía con su esposa, Joy Stampler, y sus dos hijastros en Miami, cuando su hijastro Jonathan Stampler sufrió una sobredosis de heroína. Debido a que Florida era uno de los pocos estados que no permitía el acceso doméstico a la naloxona, no hubo forma de tratar a Jonathan a tiempo, y falleció.
Su madre, Joy, comentó: «Nunca se nos ocurrió que la naloxona podría haber salvado a Jonathan. En aquel entonces, no pensábamos en la naloxona como un artículo de uso doméstico. Los médicos no escribían recetas para llevar. Fue difícil para Jack conseguir naloxona, ¡incluso siendo él quien la inventó!»
Aunque Fishman había inventado la naloxona 40 años antes, no había seguido su progreso en el uso médico. A pesar de que la naloxona había comenzado a distribuirse a personas comunes en algunos estados desde 1996, Fishman no lo sabía. Su hijo, Neil Fishman, comentó: «No supe que la naloxona se estaba usando para salvar vidas fuera de las salas de emergencias hasta que mi padre murió.
Reconocimiento limitado a su inventor
Empezaron a circular artículos sobre la epidemia de opioides y cómo la naloxona estaba salvando vidas». Si la familia lo hubiera sabido, y si hubieran vivido en otro estado, tal vez Jonathan podría haber sido salvado. Mientras el mundo celebraba las propiedades salvavidas de este fármaco asombroso, su inventor permanecía en el anonimato. Solo después de su muerte en 2013, el *New York Times* y otros medios comenzaron a publicar artículos que vinculaban a Jack Fishman con la naloxona.
Aunque patentó la invención en 1961, tomó tanto tiempo para que el fármaco fuera aceptado que la patente expiró. El costo de obtener una nueva era demasiado alto, por lo que no volvió a solicitarla. Esto permitió que los derechos de su invención fueran adquiridos por grandes compañías farmacéuticas, que han obtenido ganancias desde entonces.
La trágica historia de Fishman tiene un final más esperanzador. Murió sin saber el verdadero impacto de su invención ni el enorme número de segundas oportunidades que otorgó a quienes sufrían adicción a los opiáceos, y sigue siendo un héroe no reconocido de la medicina moderna. Sin embargo, su legado continúa con su familia, que ha ayudado a cambiar las leyes sobre el acceso a la naloxona en Maine y sigue luchando por una mayor disponibilidad de este medicamento.
Para más información Naloxone